موارد منع انجام تست پاپ اسمیر؛ چه زمانی نتیجه آزمایش قابل اعتماد نیست؟
چرا زمانبندی در پاپ اسمیر حکم مرگ و زندگی را دارد؟
سرطان دهانه رحم (سرویکس) یکی از معدود سرطانهایی است که با تشخیص زودهنگام، تقریباً ۱۰۰ درصد قابل پیشگیری و درمان است. ابزار طلایی ما برای این تشخیص، “تست پاپ اسمیر” است. اما یک نکته بسیار ظریف و حیاتی وجود دارد که بسیاری از بانوان از آن غافل هستند:
دقت این تست به شدت وابسته به شرایط بدن شما در لحظه نمونهگیری است.
تصور کنید با نگرانی منتظر جواب آزمایش هستید و نتیجه “مشکوک” یا “ناکافی” گزارش میشود. استرس ناشی از این اتفاق وصفناپذیر است؛ در حالی که ممکن است هیچ بیماری خاصی وجود نداشته باشد و تنها دلیل این خطا، انجام تست در “زمان نامناسب” بوده باشد.
بسیاری از مراجعین در مطب دکتر ویدا یوسفیان با نتایج مثبت کاذب (که بیدلیل بیمار را میترساند) یا منفی کاذب (که بیماری را پنهان میکند) مواجه میشوند، تنها به این دلیل که نمیدانستند در چه شرایطی نباید تست بدهند.
در این مقاله تخصصی، قصد داریم دقیقترین “موارد منع انجام تست پاپ اسمیر” را بررسی کنیم. دانستن اینکه چه زمانی نباید آزمایش دهید، به اندازه انجام خود آزمایش مهم است. با مطالعه این مطلب، از هدر رفتن وقت، هزینه و تحمل استرسهای بیهوده جلوگیری خواهید کرد.
تست پاپ اسمیر و حساسیتهای آن (تعریف علمی به زبان ساده)
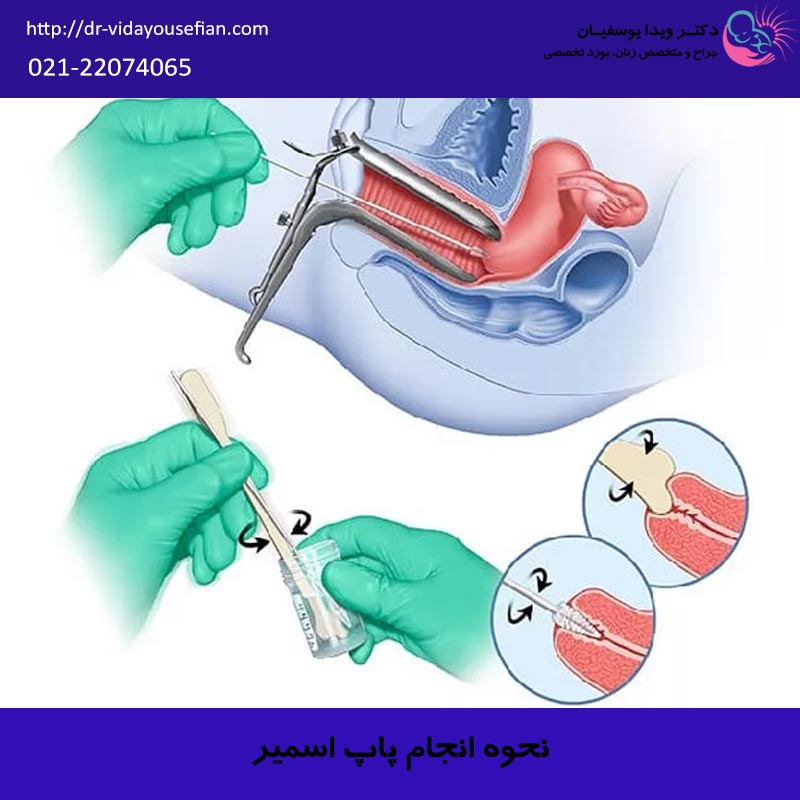
برای درک اینکه چرا گاهی نباید تست داد، ابتدا باید بدانیم پاپ اسمیر چگونه کار میکند. پاپ اسمیر یک آزمایش “سیتولوژی” (سلولشناسی) است. در این روش، پزشک با استفاده از یک برس مخصوص (Spatula یا Brush)، سلولهای سطحی دهانه رحم را تراشیده و جمعآوری میکند.
در آزمایشگاه، پاتولوژیست این سلولها را زیر میکروسکوپ بررسی میکند تا تغییرات پیشسرطانی (دیسپلازی) را شناسایی کند.
چرا شرایط نمونهگیری مهم است؟
دهانه رحم محیطی بسیار حساس است. هرگونه عاملی که باعث شود:
- سلولهای دهانه رحم پوشیده شوند (مثلاً با خون یا چرک).
- سلولها شسته شوند (با دوش واژینال).
- شکل ظاهری سلولها تغییر کند (به دلیل التهاب شدید).
باعث میشود که نمونهبرداری “نامطلوب” (Unsatisfactory) گزارش شود یا نتیجه آزمایش به اشتباه تفسیر گردد. بنابراین، موارد منع تست پاپ اسمیر، در واقع شرایطی هستند که دقت آزمایش را از بین میبرند.
چه زمانی نباید تست پاپ اسمیر داد؟ (علل و عوامل موثر بر خطا)
لیست زیر شامل شرایطی است که پزشکان متخصص زنان توصیه میکنند انجام تست را به تعویق بیندازید. این موارد به دو دسته “موقتی” و “دائمی/ساختاری” تقسیم میشوند.
۱. دوران قاعدگی (خونریزی فعال)
این مهمترین و شایعترین مورد منع است.
- چرا؟ وجود گلبولهای قرمز فراوان در نمونه، دیدن سلولهای دهانه رحم را برای پاتولوژیست غیرممکن میکند. خون مانند یک پرده ضخیم روی سلولهای هدف مینشیند.
- بهترین زمان: بهترین زمان برای انجام پاپ اسمیر، روز ۱۰ تا ۲۰ سیکل قاعدگی (یعنی پاکی کامل) است. اگر لکهبینی جزئی دارید هم بهتر است با پزشک مشورت کنید، اما خونریزی شدید قطعاً مانع تست است.
۲. عفونتهای شدید واژینال (التهاب حاد)
اگر ترشحات غیرعادی دارید، نباید پاپ اسمیر دهید.
- چرا؟ در زمان عفونت، گلبولهای سفید (نوتروفیلها) به ناحیه هجوم میآورند تا با میکروب بجنگند. تجمع شدید گلبولهای سفید باعث پنهان شدن سلولهای اپیتلیال دهانه رحم میشود (Reported as: Obscured by inflammation).
- راهکار: ابتدا باید عفونت تحت نظر پزشک درمان شود و پس از بهبود کامل، تست انجام گردد.
۳. رابطه جنسی در ۲۴ تا ۴۸ ساعت گذشته
- چرا؟ دخول، استفاده از کاندوم یا ورود مایع منی میتواند چند مشکل ایجاد کند:
- مایع منی میتواند سلولهای سطحی را بشوید یا روی آنها را بپوشاند.
- اصطکاک ناشی از نزدیکی میتواند باعث التهاب خفیف و موقت بافت شود که نتیجه را تغییر میدهد.
- تغییر pH واژن ممکن است بر کیفیت نمونه تاثیر بگذارد.
۴. استفاده از دوش واژینال، تامپون یا کرمهای داخلی
- قانون ۴۸ ساعت: هرگز نباید در ۴۸ ساعت قبل از تست، چیزی وارد واژن شود.
- چرا؟ کرمهای واژینال، ژلهای روانکننده (لوبریکانت) و حتی داروهای ضدقارچ، مانند یک لایه چربی یا شیمیایی روی سلولها قرار میگیرند و تشخیص را مختل میکنند. دوش واژینال نیز بدترین کار ممکن است، زیرا سلولهای ارزشمندی که قرار است آزمایش شوند را میشوید و دور میریزد.
۵. بارداری (با احتیاط)
بارداری منع مطلق نیست، اما شرایط خاصی دارد.
- نکته: معمولاً در ۸ هفته اول بارداری میتوان تست را انجام داد. اما پس از آن، به دلیل تغییرات هورمونی شدید و پرخونی دهانه رحم، تفسیر نتایج دشوار میشود و ممکن است التهاب کاذب گزارش شود. پزشک معمولاً تست را به ۱۲ هفته پس از زایمان موکول میکند تا بافتها به حالت طبیعی بازگردند.
۶. بعد از زایمان یا سقط جنین
دهانه رحم بعد از زایمان یا سقط نیاز به زمان برای بازسازی دارد. انجام تست زودتر از ۱۲ هفته بعد از زایمان، معمولاً نتایج غیرقابل اعتمادی به همراه دارد.
۷. سنین زیر ۲۱ سال (طبق گایدلاینهای جدید)
امروزه در اکثر پروتکلهای جهانی (مانند ACOG)، غربالگری سرطان دهانه رحم برای دختران زیر ۲۱ سال توصیه نمیشود، حتی اگر فعالیت جنسی داشته باشند. دلیل آن این است که تغییرات سلولی در این سنین بسیار شایع و اغلب گذرا هستند و سیستم ایمنی بدن خودبهخود آنها را رفع میکند. انجام تست در این سنین ممکن است منجر به درمانهای غیرضروری و استرس شود.
مقاله برای مطالعه بیشتر: علائم هشدار سرطانهای زنان و روشهای تشخیص زودهنگام
علائم و نشانههایی که میگویند: “الان وقت تست نیست!”
قبل از مراجعه به کلینیک دکتر ویدا یوسفیان برای پاپ اسمیر، بدن خود را چک کنید. اگر علائم زیر را دارید، احتمالاً پزشک انجام تست را برای شما به تعویق میاندازد:
- ترشحات رنگی و بدبو: ترشحات سبز، زرد تیره یا خاکستری که بوی ماهی یا بوی تند دارند، نشانه عفونت فعال هستند.
- سوزش و خارش شدید: التهاب ناشی از قارچ یا باکتری، بافت دهانه رحم را قرمز و متورم میکند که برای نمونهگیری مناسب نیست.
- لکهبینی بیدلیل: اگر خارج از زمان پریود دچار لکهبینی هستید، ابتدا باید علت خونریزی بررسی شود. اگرچه گاهی پاپ اسمیر برای بررسی همین خونریزی انجام میشود، اما حجم خون نباید زیاد باشد.
- تب و درد لگنی: این علائم ممکن است نشانه “بیماری التهابی لگن” (PID) باشد که نیاز به درمان فوری دارد و پاپ اسمیر در اولویت دوم قرار میگیرد.
روشهای تشخیص و بررسی آمادگی برای تست
پزشک متخصص زنان قبل از برداشتن برس نمونهگیری، مراحل زیر را طی میکند تا مطمئن شود تست شما معتبر خواهد بود:
۱. اخذ شرح حال دقیق (History Taking)
دکتر یوسفیان از شما میپرسد:
- اولین روز آخرین پریود شما کی بوده است؟ (LMP)
- آیا در ۴۸ ساعت گذشته رابطه جنسی داشتهاید؟
- آیا از کرم واژینال استفاده کردهاید؟
- آیا سابقه جراحی روی دهانه رحم (مثل فریز یا کوتر) داشتهاید؟
۲. معاینه با اسپکولوم (Visual Inspection)
قبل از نمونهگیری، پزشک دهانه رحم را مشاهده میکند.
- اگر سرویسیت شدید (التهاب دهانه رحم) مشاهده شود (دهانه رحم توتفرنگی شکل)، پزشک ابتدا درمان آنتیبیوتیکی تجویز کرده و تست را به بعد موکول میکند.
- اگر حجم ترشحات زیاد باشد، ممکن است با سواپ تمیز شوند، اما اگر ترشحات عفونی باشند، تست کنسل میشود.
روشهای درمان و آمادهسازی (وقتی شرایط برای تست مهیا نیست)
اگر به دلیل یکی از موارد بالا نتوانید تست پاپ اسمیر دهید، باید ابتدا مشکل زمینهای برطرف شود. در کلینیک دکتر ویدا یوسفیان، از روشهای ترکیبی دارویی و مدرن برای آمادهسازی بیمارانی که مشکلات مزمن دارند استفاده میشود.
الف) درمان عفونتها
اگر مانع انجام تست، عفونت باشد:
- آنتیبیوتیکها و ضدقارچها: بسته به نوع عفونت (باکتریال یا کاندیدیازیس)، یک دوره درمان ۷ تا ۱۰ روزه تجویز میشود. تست پاپ اسمیر معمولاً ۲ هفته بعد از پایان درمان انجام میشود.
ب) درمان آتروفی و خشکی (برای بانوان یائسه)
یکی از مشکلات شایع در بانوان یائسه، “آتروفی واژن” (نازک شدن بافت) است. در این حالت، نمونهبرداری بسیار دردناک بوده و سلولها کیفیت لازم را ندارند (اغلب نتیجه “Atrophic Smear” گزارش میشود که مبهم است). برای رفع این مشکل و امکان انجام یک تست دقیق، از روشهای نوین زیر استفاده میشود:
۱. لیزر مونالیزا تاچ (MonaLisa Touch)
لیزر درمانی یک روش غیرتهاجمی و انقلابی است.
- کاربرد: قبل از انجام پاپ اسمیر در زنان یائسه که خشکی شدید دارند.
- نحوه اثر: لیزر واژن با تحریک کلاژنسازی، بافت دهانه رحم و واژن را جوان و ضخیم میکند. این کار باعث میشود نمونهبرداری بدون درد انجام شده و سلولهای سالم و قابل تفکیک برای آزمایشگاه ارسال شوند.
۲. آراف واژینال (RF)
استفاده از امواج رادیوفرکانسی برای بهبود خونرسانی و بازسازی بافت مخاطی، که شرایط را برای یک تست پاپ اسمیر استاندارد فراهم میکند.
۳. استروژن موضعی
گاهی پزشک برای آمادهسازی دهانه رحم در بانوان مسن، تجویز میکند که به مدت ۲ هفته از کرم استروژن استفاده کنند و سپس برای تست مراجعه نمایند.
مراقبتها و نکات مهم بعد از درمان (برای تست مجدد)
زمانی که پزشک به دلیل وجود موارد منع، تست شما را به تعویق انداخت و درمان را شروع کردید، برای مراجعه بعدی باید نکات زیر را مو به مو اجرا کنید تا دوباره دست خالی برنگردید:
- زمانبندی دقیق: قرار بعدی را طوری تنظیم کنید که پاکِ پاک باشید (روز ۱۲ تا ۱۵ سیکل عالی است).
- پرهیز جنسی: ۴۸ ساعت قبل از نوبت جدید، هیچگونه دخول واژینالی نداشته باشید.
- توقف داروها: تمام کرمهای واژینال درمانی باید حداقل ۳ روز قبل از تست قطع شده باشند.
- شستشو: صبح روز آزمایش، ناحیه تناسلی را فقط با آب ساده بشویید و از ژل شستشو استفاده نکنید.
سوالات پرتکرار کاربران (FAQ)
۱. من هیسترکتومی (رحمبرداری) انجام دادهام، آیا هنوز نیاز به پاپ اسمیر دارم؟
بستگی دارد. اگر هیسترکتومی کامل (شامل برداشتن دهانه رحم) انجام دادهاید و سابقه سرطان نداشتهاید، معمولاً نیازی نیست. اما اگر دهانه رحم باقی مانده است (هیسترکتومی سوپراسرویکال) یا سابقه تغییرات سلولی بدخیم داشتهاید، همچنان باید غربالگری را ادامه دهید (تست از کاف واژن گرفته میشود).
۲. آیا دختران باکره میتوانند پاپ اسمیر انجام دهند؟
خیر. تست پاپ اسمیر نیاز به ورود اسپکولوم به داخل واژن و دسترسی به دهانه رحم دارد که باعث آسیب به پرده بکارت میشود. ضمن اینکه خطر سرطان دهانه رحم در افرادی که رابطه جنسی (واژینال) نداشتهاند، بسیار بسیار ناچیز است (زیرا عامل اصلی آن ویروس HPV است که از طریق تماس جنسی منتقل میشود).
۳. اگر فقط لکهبینی خیلی کم در روز آخر پریود داشته باشم، میتوانم تست دهم؟
ترجیح بر این است که تست ندهید. حتی مقدار کمی خون میتواند با متدهای قدیمی پاپ اسمیر تداخل ایجاد کند. در روشهای جدیدتر (Liquid-Based) دستگاه میتواند تا حدودی خون را جدا کند، اما برای اطمینان صد در صدی، بهتر است تا پاکی کامل صبر کنید.
۴. آیا IUD مانع انجام تست پاپ اسمیر است؟
خیر، داشتن دستگاه IUD هیچ مانعی برای پاپ اسمیر ایجاد نمیکند. پزشک مراقب است که هنگام نمونهبرداری نخ IUD کشیده نشود. اتفاقاً چک کردن نخ IUD همزمان با پاپ اسمیر یک اقدام روتین است.
۵. چند روز بعد از استفاده از کرم واژینال میتوانم آزمایش دهم؟
توصیه میشود حداقل ۷۲ ساعت (۳ روز) پس از آخرین دوز مصرف کرمهای واژینال یا شیافها صبر کنید و سپس برای آزمایش اقدام نمایید تا اثرات دارو کاملاً از محیط واژن پاک شود.
جمعبندی و توصیه تخصصی دکتر ویدا یوسفیان
تست پاپ اسمیر، یک ابزار نجاتبخش است، اما مانند هر ابزار دقیقی، نیاز به شرایط استفاده صحیح دارد. “منع انجام تست” به معنای بینیازی شما از معاینه نیست؛ بلکه به معنای “صبر کردن برای رسیدن به شرایط ایدهآل” است تا نتیجهای که دریافت میکنید، واقعیت سلامتی شما را نشان دهد.
بسیاری از نگرانیهای بانوان ناشی از جوابهای کاذبی است که صرفاً بخاطر رعایت نکردن قانون ۴۸ ساعت یا انجام تست در دوران التهاب رخ داده است.
توصیه من به عنوان یک متخصص زنان این است: برای سلامتی خود وقت بگذارید و برنامهریزی کنید. اگر دچار عفونتهای مکرر، خشکی واژن یا مشکلات ساختاری هستید که مانع انجام تست دقیق میشود، ابتدا با روشهای نوین درمانی که در کلینیک ارائه میدهیم (مانند لیزر یا اوزونتراپی) محیط را آماده کنید و سپس با خیالی آسوده غربالگری خود را انجام دهید. یک نتیجه منفیِ “واقعی”، آرامشی است که ارزش چند روز صبر کردن را دارد.
سلب مسئولیت پزشکی:
«این مقاله صرفاً جهت افزایش آگاهی عمومی تهیه شده و با وجود استناد به منابع علمی، جایگزین تشخیص، معاینه و نظر پزشک متخصص نیست. برای تصمیمگیری در مورد سلامت خود حتماً به مطب پزشک مراجعه فرمایید.»





دیدگاه خود را ثبت کنید
تمایل دارید در گفتگو شرکت کنید؟نظری بدهید!